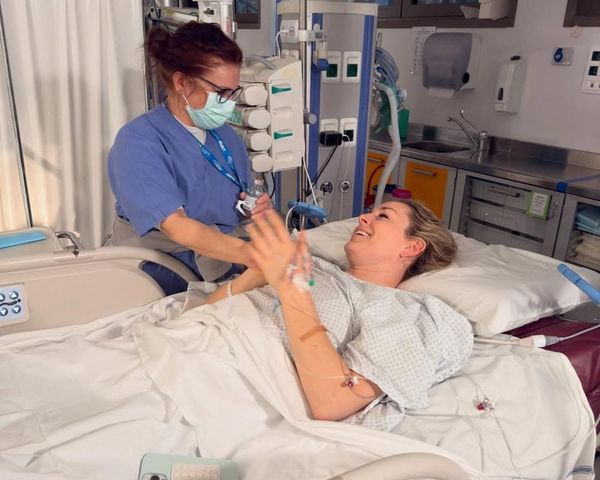
The Tokyo-based National Center for Child Health and Development announced Thursday it had conducted a clinical trial in October last year in which liver cells originating from embryonic stem cells were transferred into a newborn with severe liver disease.
The baby received a portion of the liver from its father in a March transplant, and the newborn was subsequently discharged from the center. According to the facility, it is the first time in Japan that cells derived from ES cells have been transferred to a patient, and the first time in the world that the cells have been transplanted into a patient with liver disease.
According to Mureo Kasahara, director of the Center for Organ Transplantation at the Tokyo facility, the newborn suffers from a hereditary condition called congenital urea cycle disorder, in which ammonia cannot be broken down sufficiently in the liver.
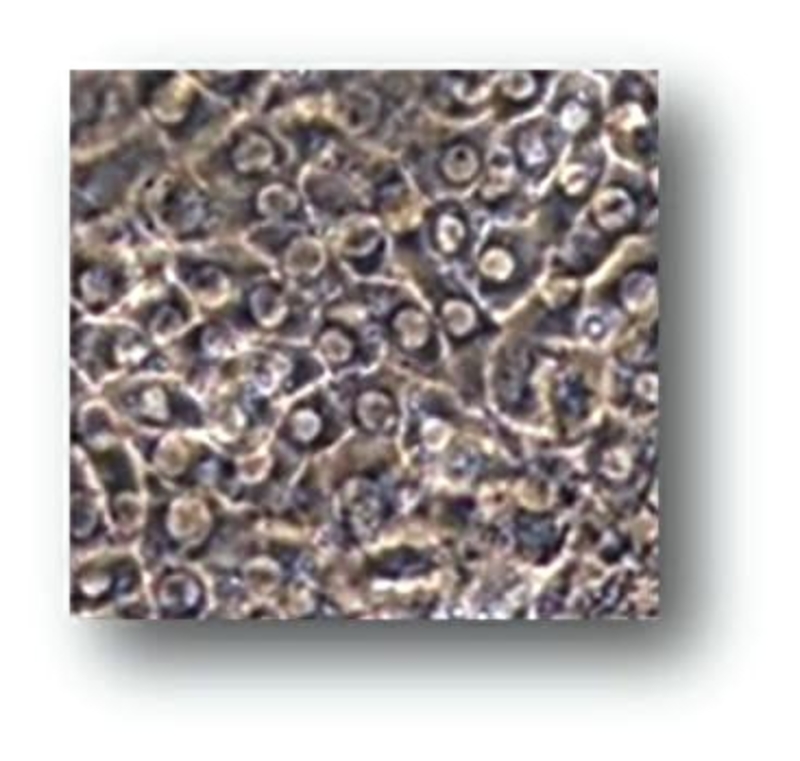
About 1 in 8,000-44,000 people suffer from the disorder, and patients battle respiratory problems and sometimes experience convulsions.
To safely perform a liver transplant, which could be curative care, a baby needs to weigh about 6 kilograms or be between 3 and 5 months old.
In this case, the infant presented symptoms of the liver ailment in October at just 2 days old. The National Center for Child Health and Development transplanted a sum of 190 million stem cell-derived hepatocytes through a catheter inserted into a vein in the umbilical cord into the infant in two doses at six and eight days after birth.
As the newborn's condition stabilized and the infant was temporarily discharged from the hospital in December, the baby put on weight. The center next removed all of the baby's liver five months after the transplant and performed a liver transfer with the father serving as the living donor.
The infant was subsequently discharged at the end of April. The center will examine the effects of transplanted liver cells on the removed liver.
The center also plans to conduct a clinical trial on five babies presenting similar symptoms.
Human embryonic stem cells were first developed in the United States in 1998. According to the National Institute of Health Sciences, there have been 17 clinical tests using ES cells in the United States, China and other countries since 2010.
"The practical application as a product has not yet been realized, and Japan is now at the forefront," said Yoji Sato, head of the institute's Cell-based therapeutic Products Division.
Because ES cells are originated from fertilized human eggs, they come with ethical questions.
The National Center for Child Health and Development is working on embryonic stem cells because it finds it necessary to conduct research on both stem cells and iPS cells, which are common in Japan, rather than focusing only on iPS cells.
ES細胞初の移植肝疾患の新生児に国立成育研
国立成育医療研究センター(東京)は21日、ES細胞(胚性幹細胞)から作った肝臓の細胞を、重い肝臓疾患の新生児に移植する臨床試験を、昨年10月に実施したと発表した。成長後の肝臓移植につなげる治療で、今年3月に父親から肝臓の一部を移植し、無事退院した。同センターによると、ES細胞から作った細胞を患者に移植したのは国内初、肝臓疾患では世界初という。
同センターの笠原群生むれお・臓器移植センター長によると、赤ちゃんはアンモニアを肝臓で十分に分解できない「先天性尿素サイクル異常症」という遺伝性の難病。患者は8000~4万4000人に1人とされ、呼吸障害やけいれんなどが起きる。
根治療法となる肝臓移植を安全に実施するには、体重約6キロ・グラム(生後3~5か月)まで成長が必要とされる。今回の手法は、肝臓移植ができる頃まで状態を安定させる「橋渡し治療」として期待されている。
赤ちゃんは昨年10月、生後2日目で発症した。国立成育医療研究センターは同6日目と8日目、へその緒の静脈に入れたカテーテルを通して、ES細胞から作製した肝細胞計1億9000万個を移植した。
赤ちゃんの状態が安定して12月に一時退院し、体重も増えたため、センターは移植後5か月で赤ちゃんの肝臓をすべて摘出し、父親から生体肝移植を行った。赤ちゃんは今年4月末に退院した。センターは今後、摘出した赤ちゃんの肝臓で、移植した肝細胞の効果を検証する。臨床試験は、同症の計5人の赤ちゃんで行う計画だ。
人のES細胞は1998年、米国で初めて作製された。国立医薬品食品衛生研究所によると、ES細胞を使った臨床試験は2010年以降、米国や中国などで計17件行われ、海外で再生医療の製品とする研究が先行している。だが、同研究所再生・細胞医療製品部の佐藤陽治部長は「製品として実用化した例はない。日本も最前線にいる」と話す。
ES細胞は人の受精卵から作製するため、倫理面での課題もある。国立成育医療研究センターがES細胞に取り組む背景には、国内で盛んなiPS細胞(人工多能性幹細胞)に偏らず、ES細胞との両輪で研究が進むことが再生医療の進展に必要だという考えがある。
【元文章】
ES細胞初の移植肝疾患の新生児に国立成育研
国立成育医療研究センター(東京)は21日、ES細胞(胚性幹細胞)から作った肝臓の細胞を、重い肝臓疾患の新生児に移植する臨床試験を、昨年10月に実施したと発表した。成長後の肝臓移植につなげる治療で、今年3月に父親から肝臓の一部を移植し、無事退院した。同センターによると、ES細胞から作った細胞を患者に移植したのは国内初、肝臓疾患では世界初という。
同センターの笠原群生むれお・臓器移植センター長によると、赤ちゃんはアンモニアを肝臓で十分に分解できない「先天性尿素サイクル異常症」という遺伝性の難病。患者は8000~4万4000人に1人とされ、呼吸障害やけいれんなどが起きる。
根治療法となる肝臓移植を安全に実施するには、体重約6キロ・グラム(生後3~5か月)まで成長が必要とされる。今回の手法は、肝臓移植ができる頃まで状態を安定させる「橋渡し治療」として期待されている。
赤ちゃんは昨年10月、生後2日目で発症した。国立成育医療研究センターは同6日目と8日目、へその緒の静脈に入れたカテーテルを通して、ES細胞から作製した肝細胞計1億9000万個を移植した。
赤ちゃんの状態が安定して12月に一時退院し、体重も増えたため、センターは移植後5か月で赤ちゃんの肝臓をすべて摘出し、父親から生体肝移植を行った。赤ちゃんは今年4月末に退院した。センターは今後、摘出した赤ちゃんの肝臓で、移植した肝細胞の効果を検証する。臨床試験は、同症の計5人の赤ちゃんで行う計画だ。
人のES細胞は1998年、米国で初めて作製された。再生医療での利用は、日本ではiPS細胞(人工多能性幹細胞)が主流になっているが、海外ではES細胞を使った臨床試験が多く行われている。先天性尿素サイクル異常症の治療では、ほかに同センターと東京大、横浜市立大のチームがiPS細胞から「ミニ肝臓」を作り、来年度にも移植する研究を計画している。
熊本大小児科学講座の中村公俊教授(先天代謝異常学)の話「肝臓移植しなければ、命が助からない赤ちゃんもいる。移植した肝細胞でアンモニアを分解する働きが確認できれば、肝臓移植までの橋渡し治療として役立つのではないか」
ES細胞(胚性幹細胞)様々な細胞に変化する「万能細胞」の一種。不妊治療で使われなかった受精卵の一部の細胞を取り出し、培養して作る。目的の細胞に変化させて患部に移植し、失った機能を回復させる再生医療に利用することが期待されている。国内では京都大と国立成育医療研究センターの2か所で作製が認められている。
本格治療までの橋渡しES細胞移植
今回の臨床試験は本格的な移植までの橋渡しという位置づけだが、ES細胞(胚性幹細胞)で幼い命を救う新しい手段を示した意義は大きい。
国立医薬品食品衛生研究所によると、ES細胞を使った臨床試験は2010年以降、米国や中国などで計17件行われ、海外で再生医療の製品とする研究が先行している。だが、同研究所再生・細胞医療製品部の佐藤陽治部長は「製品として実用化した例はない。日本も最前線にいる」と話す。
ES細胞は人の受精卵から作製するため、倫理面での課題もある。国立成育医療研究センターがES細胞に取り組む背景には、国内で盛んなiPS細胞(人工多能性幹細胞)に偏らず、ES細胞との両輪で研究が進むことが再生医療の進展に必要だという考えがある。
今回は薬物などの内科的な治療も併用している。ES細胞による治療が確立するには、移植した肝細胞がどれだけ生着・増殖して機能したのかを詳しく検証することが求められている。(科学部石川千佳)
Read more from The Japan News at https://japannews.yomiuri.co.jp/